Hội chứng Noonan là gì?
Hội chứng Noonan (NS) là rối loạn di truyền trên nhiễm sắc thể thường, xuất hiện ở trẻ từ khi sinh ra. Hội chứng này ảnh hưởng đến nhiều cơ quan trên cơ thể, dẫn đến bất thường các dị tật về tim và xương, hình dáng của đầu và, vóc dáng thấp bé cùng các bộ phận khác trên cơ thể. Biểu hiện của bệnh thay đổi từ nhẹ đến nặng và thường có thể chẩn đoán được dựa vào lâm sàng.
Tỷ lệ mắc bệnh được báo cáo khoảng từ 1/1.000 đến 1/2.500 người, nam và nữ như nhau và có thể xảy ra ở nhiều dân tộc khác nhau.
Nguyên nhân gây ra hội chứng Noonan
Hội chứng Noonan di truyền theo kiểu trội, đồng nghĩa với việc cha hoặc mẹ mắc hội chứng Noonan mỗi người con có 50% nguy cơ di truyền đột biến này.
Hội chứng này xuất hiện là do một loại đột biến di truyền có thể xảy ra trên nhiều gen. Cho đến nay có 14 gen đã được ghi nhận có liên quan đến hội chứng Noonan như gen PTPN11, SOS1, SOS2, RAF1, KRAS, NRAS, BRAF, SHOC2, CBL, RIT1,MEK1, RRAS, PPP1CB và LZTR1. Hầu hết đột biến của các gen này dẫn đến bất thường tín hiệu RAS-MaPK.
Các tế bào liên tục phát tín hiệu, gửi cho nhau hàng triệu thông điệp mỗi giây. Gen RAS bao gồm KRAS, NRAS và HRAS chịu trách nhiệm đảm bảo các thông báo này. Đường dẫn tín hiệu RAS-MAPK có vai trò quan trọng trong nhiều quá trình sinh lý của cơ thể như chịu trách nhiệm của cho tăng trưởng, hormone… Nó còn là một trong những đường dẫn tín hiệu quan trọng của tế bào, giúp tăng sinh, biệt hóa tế bào, tự chết của tế bào…
Khi các gen trên đột biến, bất thường tín hiệu RAS-MaPK khiến cho protein được sản xuất liên tục, quá trình phát triển và phân chia của tế bào bất thường gây ra hội chứng Noonan.
Sự xuất hiện của các đột biến mới de novo cũng được ghi nhận là nguyên nhân gây ra hội chứng này. Đây là đột biến mới nguy hiểm, khó lường trước và khó chẩn đoán dẫn đến nhiều rối loạn di truyền khác nhau, không chỉ hội chứng Noonan. Theo Dịch vụ Quốc gia Anh (NHS), nếu một cặp vợ chồng bình thường sinh ra một đứa trẻ mắc hội chứng Noonan (do đột biến de novo) thì tỷ lệ các con khác mắc hội chứng này thường rất thấp.
Theo Medindia, tỷ lệ mắc bệnh này được ghi nhận như sau:
– Khoảng 50% số người mắc hội chứng Noonan có đột biến gen PTPN11.
– 20% những người mắc hội chứng Noonan có đột biến gen SOS1.
– Đột biến ở gen RAF1 xảy ra ở 10-15% trường hợp mắc hội chứng Noonan.
– Khoảng 5% người mắc hội chứng Noonan có đột biến gen KRAS và những người này thường mắc chứng rối loạn nghiêm trọng hơn.
– 10-15% trường hợp còn lại không có nguyên nhân thực sự gây bệnh.
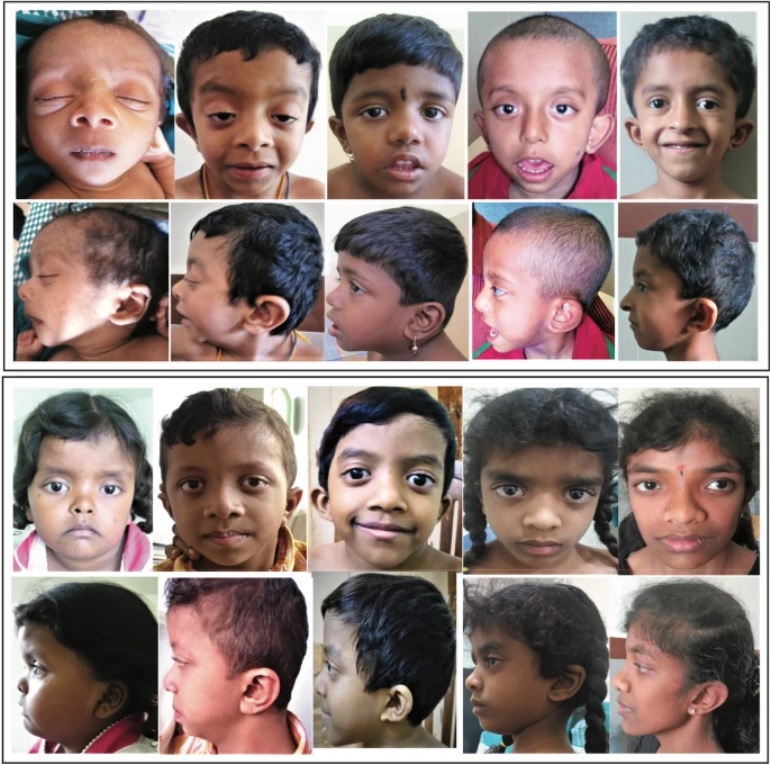
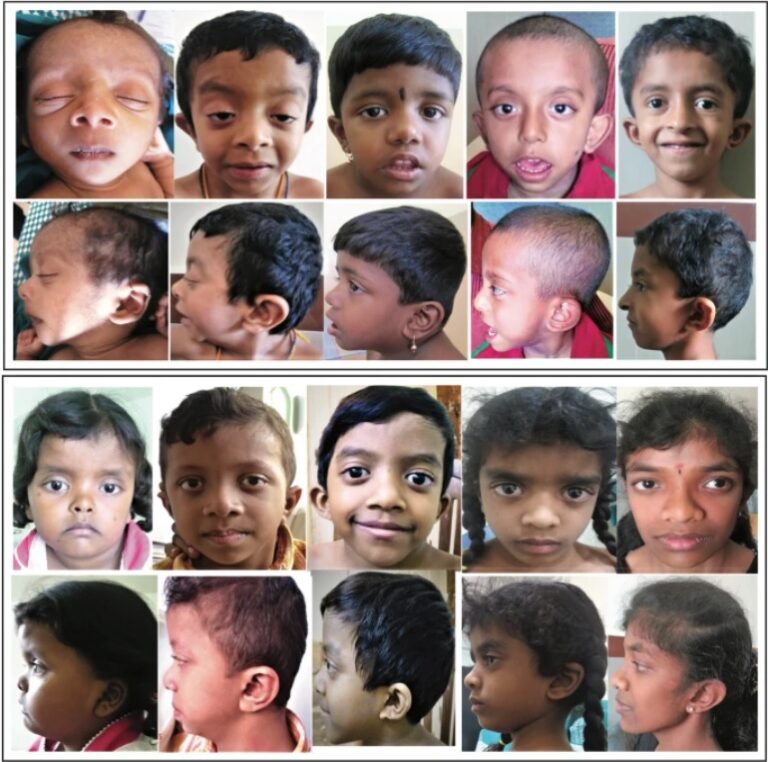
Trẻ mắc hội chứng Noonan có đột biến PTPN11 (Nguồn: BMC)
Triệu chứng hội chứng Noonan
Dị tật bẩm sinh ở nhiều cơ quan được ghi nhận ở người mắc hội chứng Noonan. Các triệu chứng có thể từ nhẹ đến nặng, biểu hiện không đồng nhất, thay đổi theo độ tuổi.
Triệu chứng bất thường trên gương mặt có thể xảy ra bao gồm:
– Mắt rộng, mắt lác trong, khoảng cách giữa hai mắt rộng hơn bình thường. Các vấn đề về mắt xảy ra ở khoảng 90% trường hợp.
– Sụp mí.
– Tai thấp.
– Trán cao, đầu có thể to.
– Mũi rộng và ngắn hơn bình thường.
– Gương mặt thường rũ xuống.
– Cổ ngắn.
– Hàm dưới nhỏ.
– Ở tuổi trưởng thành, các đặc điểm trên khuôn mặt có dấu hiệu lão hóa sớm, hàm kéo dài khiến khuôn mặt có hình tam giác.
Triệu chứng về tăng trưởng có thể xuất hiện khi người bệnh lớn lên bao gồm:
– Tầm vóc nhỏ. Theo Medindia, có khoảng 50-70% những người mắc hội chứng Noonan có tầm vóc thấp bé.
– Mức hormone tăng trưởng thấp.
– Dậy thì trễ.
Triệu chứng ở cơ quan nội tạng và các bộ phận khác có thể xuất hiện như sau:
– Hẹp động mạch phổi (tình trạng hẹp đầu ra động mạch phổi, gây tắc nghẽn dòng máu từ tâm thất phải sang động mạch phổi), thường là bẩm sinh.
– Bệnh cơ tim phì đại (bệnh lý di truyền do đột biến gen mã hóa protein của cấu trúc sarcomere cơ tim).
– Nhịp tim không đều.
– Chậm phát triển trí tuệ thường ở thể nhẹ, với tỷ lệ khoảng 15-35% trường hợp. Phần lớn trẻ mắc hội chứng này có thể học tập bình thường như các trẻ khác nhưng khả năng giao tiếp có thể gặp vấn đề.
– Suy giảm thính giác, điếc.
– Nam giới có thể bị tinh hoàn ẩn (tinh hoàn không nằm trong bìu mà nằm dọc theo đường đi của tinh hoàn như trong bụng, lỗ bẹn sâu, ống bẹn và lỗ bẹn nông). Tình trạng này có thể gây vô sinh.
– Nữ giới chậm dậy thì nhưng thường không ảnh hưởng đến khả năng sinh sản.
– Vết bầm tím, chảy máu cam hoặc chảy máu kéo dài, rõ rệt nhất là sau chấn thương, phẫu thuật.
– Giảm sức mạnh cơ bắp.
– Thông liên nhĩ và thông liên thất đã được ghi nhận trong một số trường hợp hội chứng Noonan xảy ra cùng với hội chứng Down.

Trẻ mắc hội chứng Noonan thường có tầm vóc thấp bé hơn trẻ bình thường (Nguồn: Freepik)
Chẩn đoán hội chứng Noonan
Các phương pháp có thể được sử dụng để chẩn đoán hội chứng này như:
– Siêu âm thai nhi: Độ mờ da gáy trong tử cung tăng cao có thể dấu hiệu cảnh báo thai nhi mắc hội chứng Noonan, song nó cũng có thể bị nhầm lẫn với các tình trạng khác như hội chứng Down. Các biểu hiện khác có thể đi kèm để phân biệt, chẩn đoán như thai to, bệnh tim bẩm sinh, đa ối do dị tật thận, chân tay ngắn… giúp bác sĩ xem xét và đánh giá bệnh.
– Siêu âm tim và đo điện tâm đồ (ECG) nhằm theo dõi hoạt động, tốc độ cũng như nhịp tim.
– Kiểm tra thính lực.
– Kiểm tra chức năng phổi để phát hiện hẹp động mạch phổi.
– Chụp X-quang, CT (cộng hưởng từ).
Hội chứng Noonan có các triệu chứng như khuyết tật tim bẩm sinh, tầm vóc thấp bé và chậm phát triển giống nhiều bệnh khác như hội chứng LEOPARD (triệu chứng đặc trưng với nhiều nốt ruồi), hội chứng cân cơ tim… nên dễ chẩn đoán nhầm.
Tiền sử gia đình là yếu tố quan trọng giúp phát hiện hội chứng Noonan. Các nhà di truyền học sẽ tìm kiếm đột biến trên các gen như PTPN11, SOS1, SOS2, RAF1, KRAS, NRAS, BRAF… để xác định chính xác bệnh. Trong một số trường hợp do đột biến mới de novo, xét nghiệm di truyền có ý nghĩa quan trọng để chẩn đoán.

Siêu âm thai có thể được sử dụng để phát hiện hội chứng Noonan nhưng tỷ lệ phát hiện không cao
Điều trị hội chứng Noonan
Nam giới mắc hội chứng Noonan có thể bị tinh hoàn ẩn ảnh hưởng đến khả năng sinh sản, thậm chí vô sinh. Do đó, các bác sĩ nam khoa sẽ xem xét tình trạng này để đưa ra hướng dẫn điều trị phù hợp chẳng hạn như phẫu thuật.
Thuốc hormone tăng trưởng có thể được sử dụng để giúp trẻ cải thiện tình trạng vóc dáng nhỏ bé do hội chứng này gây ra.
Các bất thường về tai như điếc bẩm sinh của bệnh nhi sẽ được các bác sĩ khoa Tai mũi họng xem xét và cải thiện khả năng nghe (nếu có thể).
Nếu trẻ gặp vấn đề về ngôn ngữ, thiểu năng trí tuệ, các chuyên gia trị liệu ngôn ngữ, các phương pháp dạy trẻ chuyên biệt giúp trẻ hòa nhập xã hội.
Hẹp động mạch phổi và bệnh cơ tim phì đại là những tình trạng nguy hiểm, có thể khiến người bệnh tử vong nếu không được điều trị. Mặc dù không có biện pháp chữa khỏi hoàn toàn cho người mắc hội chứng Noonan nhưng phát hiện sớm và điều trị hội chứng giúp kiểm soát các triệu chứng và giảm biến chứng hiệu quả hơn.
Sự phối hợp điều trị đa chuyên khoa là biện pháp tối ưu để cải thiện phần nào các dị tật và nâng cao chất lượng sống cho bệnh nhân. Các báo cáo ghi nhận tuổi thọ của người mắc hội chứng này có thể gần như bình thường nếu không có các biến chứng nặng do bất thường về tim, phổi nghiêm trọng gây ra.
Cách tầm soát hội chứng Noonan
Hội chứng Noonan là một rối loạn di truyền xảy ra ngẫu nhiên nên không có cách phòng ngừa, nhất là khi có đột biến gen mới xuất hiện. Tuy nhiên, các xét nghiệm gen có ích trong việc sàng lọc và phát hiện bệnh từ sớm.
Hiện nay, Viện Di truyền Y học – Gene Solutions đã phát triển thành công xét nghiệm NIPT mới – triSure Procare có thể sàng lọc sớm hội chứng hội chứng Noonan từ tuần thứ 9-10 của thai kỳ. triSure Procare là xét nghiệm NIPT duy nhất hiện nay có thể sàng lọc 7.000 đột biến gây bệnh liên quan 25 bệnh đơn gen trội phổ biến do đột biến mới de novo gây ra. Bên cạnh đó, xét nghiệm này còn phát hiện chính xác 27 bất thường số lượng nhiễm sắc thể cho thai, 01 mất đoạn phổ biến duy nhất được khuyến cáo sàng lọc liên quan hội chứng DiGeorge cho thai và 2.800 đột biến gây bệnh liên quan 9 bệnh di truyền lặn đơn gen cho mẹ.
Xét nghiệm triSure Procare sàng lọc toàn diện các bất thường di truyền ở thai
Các thai phụ có nguy cơ cao như chồng lớn hơn 40 tuổi, gia đình có người bị rối loạn di truyền, siêu âm có bất thường như độ mờ da gáy tăng đơn độc trong quý 1 thai kỳ <3.5mm nhưng không muốn làm xét nghiệm xâm lấn… có thể thực hiện triSure Procare để sàng lọc các loại bất thường di truyền. Thai phụ được tích hợp 3 xét nghiệm gen trong 1 với chỉ một lần lấy mẫu máu (khoảng 10ml) duy nhất nên vô cùng tiện lợi.
Đột biến gen mới de novo được chứng minh có liên quan đến độ tuổi của người cha. Người cha càng lớn tuổi thì con sinh ra mắc các dị tật gen càng cao. Đó là lý do triSure Procare được thiết kế dành cho thai phụ có nguy cơ cao như chồng lớn hơn 40 tuổi.
Bên cạnh lợi ích thiết thực, giúp can thiệp kịp thời và hiệu quả cho trẻ sau sinh hoặc có phương án quản lý thai kỳ tốt hơn, khi thực hiện triSure Procare, thai phụ sẽ được tư vấn kỹ càng và được hỗ trợ toàn diện sau xét nghiệm, đặc biệt là nếu kết quả “dương tính”. Chẳng hạn: tư vấn và hỗ trợ chi phí chọc ối, miễn phí xét nghiệm chẩn đoán CNVSure, miễn phí xét nghiệm gen cho chồng để xác định đột biến của thai là đột biến mới xuất hiện, hỗ trợ xét nghiệm chẩn đoán cho thai hoặc bé sau sinh để chẩn đoán xác định khi kết quả sàng lọc “dương tính”…
Tư vấn di truyền
Hội chứng Noonan do các biến thể gây bệnh trên các gen BRAF, KRAS, MAP2K1, MRAS, NRAS, PTPN11, RAF1, RASA2, RIT1, RRAS2, SOS1, SOS2 và PPP1CB di truyền trội trên nhiễm sắc thể thường, riêng do biến thể gây bệnh của gen LZTR1 có thể di truyền trội hoặc di truyền lặn trên nhiễm sắc thể thường.
Đối với nhóm gen di truyền trội trên nhiễm sắc thể thường: 30%-75% các trường hợp mắc hội chứng Noonan có cha/ mẹ bị bệnh, ngoài ra là do các đột biến mới de novo. Tuổi cha cao được chứng minh là có liên quan đến với các biến thể gây bệnh của hội chứng này. Nếu cha và mẹ xét nghiệm không có đột biến gen gây bệnh (thai/trẻ mắc bệnh mang đột biến de novo) thì tỉ lệ có con lần sau mang đột biến gen tăng khoảng 1-2%, do thể khảm khu trú tế bào sinh dục cần sàng lọc hoặc chẩn đoán trước sinh. Nếu cha/ mẹ mắc bệnh, khả năng di truyền cho mỗi đứa con là 50%.
Đối với nhóm di truyền lặn trên nhiễm sắc thể thường: nếu cha và mẹ đều mang một biến thể dị hợp tử gây bệnh trên gen LZTR1, khả năng di truyền cho mỗi đứa con là 25%. Người mang đột biến dị hợp có thể không có triệu chứng hoặc biểu hiện nhẹ.
Thời điểm tối ưu để xác định nguy cơ di truyền và thảo luận về khả năng thực hiện xét nghiệm trước sinh/tiền làm tổ là trước khi mang thai.
Để đặt lịch tư vấn và xét nghiệm tại Gene Solutions, Quý khách vui lòng liên hệ số hotline 0287 101 8688.
Theo dõi Fanpage triSure NIPT – Gene Solutions và tham gia Cộng đồng Hội các mẹ bầu làm NIPT triSure – Gene Solutions để cùng thảo luận, giải đáp các thắc mắc về xét nghiệm sàng lọc trước sinh và chăm sóc sức khỏe thai kỳ cùng bác sĩ Sản khoa – Di truyền hàng đầu.
Nguồn tham khảo:
1. Tạp chí Nghiên cứu Y họa, Hội chứng Noonan do đột biến đồng hợp tử lặn của gen Lztr1 lần đầu được chẩn đoán và điều trị tại Bệnh viện Nhi Trung Ương.
2. National Library of Medicine, Noonan Syndrome, Retrieved from
https://www.ncbi.nlm.nih.gov/books/NBK532269/
3. NHS, Noonan syndrome, Retrieved from
https://www.nhs.uk/conditions/noonan-syndrome/
4. Medindia, Noonan syndrome. Retrieved from
https://www.medindia.net/patients/patientinfo/noonan-syndrome.htm#about
5. BMC, Molecular and clinical studies in 107 Noonan syndrome affected individuals with PTPN11 mutations, Retrieved from
https://bmcmedgenet.biomedcentral.com/articles/10.1186/s12881-020-0986-5