Tuy là một căn bệnh rất nguy hiểm, nhưng dấu hiệu ung thư đại trực tràng thường rất mơ hồ và dễ bị nhầm lẫn với các vấn đề tiêu hóa thông thường. Hãy cùng Gene Solutions điểm qua những triệu chứng cảnh báo và các phương pháp tầm soát hiệu quả nhất hiện nay.
Tổng quan về ung thư Đại trực tràng
Ung thư đại trực tràng là gì?
Ung thư đại trực tràng là bệnh lý ác tính khởi phát từ lớp niêm mạc bên trong của đại tràng (ruột già) hoặc trực tràng. Bệnh thường phát triển từ các polyp – những khối u lành tính nhỏ ban đầu, nhưng theo thời gian chúng có thể chuyển thành ung thư nếu không được phát hiện và điều trị kịp thời.
Đây là một trong những loại ung thư phổ biến nhất hiện nay, ảnh hưởng đến cả nam và nữ. Nguy cơ mắc bệnh tăng dần theo tuổi, đặc biệt ở người trên 50. Tuy nhiên, xu hướng gần đây cho thấy tỷ lệ ung thư đại trực tràng đang ngày càng trẻ hóa. Ngày càng nhiều trường hợp được chẩn đoán ở độ tuổi 30–50, phần lớn liên quan đến lối sống ít vận động, chế độ ăn không lành mạnh và thói quen không tầm soát định kỳ.
Theo GLOBOCAN 2020 (cơ sở dữ liệu toàn cầu của IARC/WHO), ung thư đại trực tràng đứng thứ 3 về số ca mắc mới và thứ 2 về tử vong do ung thư, với hơn 1,9 triệu ca mắc mới và gần 935.000 ca tử vong trên toàn cầu trong năm 2020. Tại Việt Nam, ung thư đại trực tràng nằm trong 5 loại ung thư phổ biến nhất, với tỷ lệ mắc và tử vong có xu hướng gia tăng theo tình hình lối sống hiện đại.
Vì sao ung thư đại trực tràng đáng lo ngại?
Ung thư đại trực tràng là căn bệnh có thể phòng ngừa và điều trị hiệu quả nếu được phát hiện sớm. Tuy nhiên, điều đáng lo ngại là bệnh thường không có triệu chứng rõ ràng ở giai đoạn đầu, khiến nhiều người bỏ qua hoặc chủ quan. Phần lớn bệnh nhân chỉ được chẩn đoán khi ung thư đã ở giai đoạn tiến triển hoặc di căn, lúc này việc điều trị trở nên khó khăn và tốn kém hơn rất nhiều.
1. Tiến triển âm thầm, dễ bỏ sót
Ung thư đại trực tràng phát triển lặng lẽ trong nhiều năm. Ở giai đoạn đầu, bệnh gần như không gây ra triệu chứng đáng chú ý, hoặc chỉ biểu hiện bằng những dấu hiệu mơ hồ dễ nhầm lẫn với rối loạn tiêu hóa thông thường. Chính vì vậy, nhiều người chỉ phát hiện bệnh khi khối u đã lớn hoặc lan sang cơ quan khác.
2. Tỷ lệ tử vong cao nếu phát hiện muộn
Cơ hội sống của người mắc ung thư đại trực tràng phụ thuộc rất lớn vào giai đoạn được chẩn đoán. Theo số liệu từ Viện Ung thư Quốc gia Mỹ (SEER, 2023), nếu bệnh được phát hiện ở giai đoạn sớm (khu trú tại đại trực tràng), tỷ lệ sống sau 5 năm có thể lên tới 91.5%. Tuy nhiên, nếu bệnh đã di căn xa, tỷ lệ này giảm xuống chỉ còn khoảng 16.2% [1].
Nguồn tham khảo:
[1] SEER Cancer Statistics (National Cancer Institute, USA)
[2] Tỷ lệ sống sau 5 năm của ung thư đại trực tràng theo từng giai đoạn:
- Giai đoan khu trú (localized): 91.5%
- Giai đoạn lan vùng (regional): 72.8%
- Giai đoạn di căn xa (distant): 16.2%
3. Gánh nặng điều trị và chi phí
Việc điều trị ung thư đại trực tràng ở giai đoạn muộn đòi hỏi các phác đồ phức tạp như phẫu thuật, hóa trị, xạ trị kéo dài và tốn kém. Ngoài chi phí y tế trực tiếp, người bệnh còn đối mặt với giảm chất lượng sống, mất khả năng lao động, và gánh nặng tâm lý cho cả gia đình.
4. Tác động ngày càng rộng, kể cả người trẻ
Dù nguy cơ mắc bệnh cao hơn ở người lớn tuổi, nhưng thực tế cho thấy ngày càng nhiều người trẻ (30–50 tuổi) bị chẩn đoán ung thư đại trực tràng. Nguyên nhân chính đến từ lối sống hiện đại: ăn nhiều thịt đỏ, ít chất xơ, ít vận động, hút thuốc, uống rượu bia thường xuyên và thiếu thói quen kiểm tra sức khỏe định kỳ.

Dấu hiệu ung thư đại trực tràng thường gặp
Ung thư đại trực tràng ở giai đoạn đầu thường không biểu hiện rõ ràng, khiến nhiều người chủ quan. Tuy nhiên, khi bệnh tiến triển, một số dấu hiệu cảnh báo có thể xuất hiện. Việc nhận biết sớm những triệu chứng này đóng vai trò quan trọng trong tầm soát và điều trị kịp thời.
Một số dấu hiệu ung thư đại trực tràng cảnh báo có thể gặp bao gồm:
1. Thay đổi thói quen đại tiện
Đây là một trong những dấu hiệu sớm phổ biến nhất:
- Tiêu chảy kéo dài hoặc táo bón dai dẳng không rõ nguyên nhân.
- Số lần đi ngoài thay đổi bất thường, có thể đi nhiều hơn hoặc ít hơn bình thường.
Ngoài ra, người bệnh ung thư đại trực tràng cũng có thể cảm giác mót rặn liên tục, như vẫn còn muốn đi ngoài dù vừa đi xong. Tình trạng này xảy ra có thể do khối u trong trực tràng gây kích thích hoặc cản trở lưu thông phân.
Những thay đổi này nếu kéo dài hơn 2 tuần và không cải thiện sau khi thay đổi chế độ ăn hoặc dùng thuốc tiêu hóa, người bệnh nên đi khám sớm, đặc biệt nếu trên 40 tuổi hoặc có yếu tố nguy cơ.
2. Máu trong phân hoặc phân có màu bất thường
Phát hiện máu trong phân là dấu hiệu ung thư đại trực tràng không nên bỏ qua. Dù máu có màu đỏ tươi hay sẫm đen, đây đều có thể là biểu hiện của những vấn đề sức khỏe nghiêm trọng.
- Máu đỏ tươi thường cho thấy chảy máu từ hậu môn hoặc trực tràng – khu vực dưới của ống tiêu hóa.
- Phân có màu đen hoặc sẫm như hắc ín là dấu hiệu cho thấy máu đã bị tiêu hóa, thường liên quan đến chảy máu ở dạ dày hoặc đại tràng.
Ngoài ra, tình trạng phân mỏng, dẹt hơn bình thường có thể phản ánh sự chèn ép trong lòng ruột, do khối u hoặc tổn thương bất thường.
Tình trạng này có thể xuất hiện ở các bệnh lý thường gặp như trĩ, nứt hậu môn hay viêm ruột. Tuy nhiên, trong nhiều trường hợp, đây cũng là dấu hiệu cảnh báo sớm của ung thư đại trực tràng.
Nếu bạn nhận thấy bất kỳ thay đổi nào trong màu sắc hoặc hình dạng phân, đặc biệt là có máu, đừng chủ quan. Việc thăm khám sớm sẽ giúp xác định nguyên nhân chính xác và có hướng xử lý kịp thời.
3. Đau bụng, chướng bụng, đầy hơi dai dẳng
Cảm giác đau âm ỉ ở vùng bụng dưới, chướng bụng, đầy hơi kéo dài là những dấu hiệu ung thư đại trực tràng có thể gặp, nhưng lại dễ bị xem nhẹ. Bởi nhiều người cho rằng đây chỉ là dấu hiệu rối loạn tiêu hóa do ăn uống hoặc căng thẳng. Trên thực tế, nếu tình trạng này kéo dài nhiều tuần không rõ nguyên nhân và không cải thiện, thì rất có thể đó là dấu hiệu cảnh báo sớm của bệnh lý nghiêm trọng, bao gồm cả ung thư đại trực tràng.

Một số biểu hiện có thể gặp bao gồm:
- Đau bụng âm ỉ vùng bụng dưới, đôi khi lan rộng ra hai bên hoặc toàn bộ ổ bụng.
- Chướng bụng, đầy hơi, khó tiêu kéo dài, không liên quan đến chế độ ăn uống hoặc thói quen sinh hoạt.
- Có thể đi kèm rối loạn tiêu hóa, sôi bụng, thay đổi thói quen đại tiện (táo bón hoặc tiêu chảy thất thường).
4. Sụt cân và mệt mỏi không rõ nguyên nhân
Khi cơ thể bất ngờ sụt cân và mệt mỏi kéo dài, dù không thay đổi chế độ ăn uống hay sinh hoạt, đó có thể là dấu hiệu cảnh báo những bất ổn nghiêm trọng bên trong, bao gồm cả ung thư đại trực tràng.
Các biểu hiện cần lưu ý:
- Sụt cân nhanh chóng, không rõ nguyên nhân, dù vẫn ăn uống đầy đủ và sinh hoạt bình thường.
- Cảm giác mệt mỏi, uể oải kéo dài, thậm chí kiệt sức, dù đã nghỉ ngơi hợp lý và không làm việc quá sức.
Những dấu hiệu ung thư đại trực tràng trên rất dễ bị nhầm với căng thẳng, thiếu ngủ hoặc làm việc quá sức. Tuy nhiên, nếu cơ thể liên tục tiêu hao năng lượng, mất máu âm thầm và không thể phục hồi, chúng ta cần nghĩ đến khả năng đang có một bệnh lý nghiêm trọng tiến triển trong thầm lặng.
5. Thiếu máu không rõ nguyên nhân
Một dấu hiệu âm thầm khác cần đặc biệt chú ý là thiếu máu không rõ nguyên nhân. Đây có thể là hậu quả của tình trạng chảy máu vi thể kéo dài trong đường ruột, thường gặp ở giai đoạn đầu của các khối u tiêu hóa – đặc biệt là ung thư đại trực tràng.
Thiếu máu kéo dài không chỉ khiến cơ thể mệt mỏi, da xanh xao, khó tập trung mà còn là dấu hiệu cho thấy một quá trình bệnh lý đang diễn ra âm thầm bên trong.
Tương tự như nhiều loại ung thư khác, ung thư đại trực tràng ở giai đoạn đầu thường tiến triển trong âm thầm và không có triệu chứng rõ ràng. Chính vì vậy, nhiều người không phát hiện ra bất thường cho đến khi bệnh đã ảnh hưởng đến chức năng tiêu hóa, sinh hoạt hằng ngày hoặc di căn đến các cơ quan khác.
Trong giai đoạn đầu, các triệu chứng (nếu có) cũng dễ bị nhầm lẫn với các bệnh lý phổ biến như viêm đại tràng, hội chứng ruột kích thích hay rối loạn tiêu hóa. Người bệnh thường chủ quan, tự ý dùng thuốc hỗ trợ tiêu hóa tại nhà mà không đi kiểm tra. Chỉ khi xuất hiện những dấu hiệu rõ rệt hơn như đầy hơi, tiêu chảy hoặc táo bón kéo dài, sụt cân bất thường, họ mới bắt đầu tìm đến cơ sở y tế.
Sự nhầm lẫn và trì hoãn này khiến không ít trường hợp được chẩn đoán khi bệnh đã bước vào giai đoạn muộn, gây khó khăn cho việc điều trị và làm giảm hiệu quả can thiệp y tế.
Khi nào nên đi tầm soát ung thư đại trực tràng?
Tầm soát ung thư đại trực tràng là lựa chọn cần thiết để phát hiện sớm bệnh khi chưa có triệu chứng. Dưới đây là những nhóm người nên bắt đầu tầm soát sớm để bảo vệ sức khỏe:
1. Người trưởng thành từ 45 tuổi trở lên
Từ 45 tuổi trở lên, cơ thể bắt đầu có những thay đổi rõ rệt về sức khỏe, và nguy cơ mắc ung thư đại trực tràng cũng tăng lên theo độ tuổi. Do đó, tầm soát ung thư đại trực tràng từ 45 tuổi trở đi là vô cùng cần thiết, ngay cả khi chưa xuất hiện dấu hiệu ung thư đại trực tràng hay tiền sử bệnh.
Khi được phát hiện sớm, ung thư đại trực tràng có thể được điều trị hiệu quả, với tỷ lệ sống còn cao. Ngoài ra, nhiều trường hợp tầm soát định kỳ cũng giúp phát hiện các tổn thương tiền ung thư (Polyp, sùi, loét). Đây là các tổn thương lành tính, tuy nhiên có thể chuyển thành ung thư nếu không được loại bỏ.
2. Những người có yếu tố nguy cơ – nên tầm soát sớm hơn
Nếu bạn thuộc nhóm có yếu tố nguy cơ cao, việc tầm soát ung thư đại trực tràng nên bắt đầu sớm hơn, thường từ 40 tuổi hoặc sớm hơn theo chỉ định của bác sĩ. Tuy các yếu tố này không phải là nguyên nhân gây ra ung thư, có thể làm tăng nguy cơ mắc ung thư đại trực tràng. Việc sàng lọc các nhóm đối tượng có nguy cơ và tầm soát sớm sẽ giúp phát hiện bệnh trong giai đoạn sớm.
Các nhóm có nguy cơ cao bao gồm:
- Người có tiền sử gia đình mắc ung thư đại trực tràng, đặc biệt là người thân bậc 1 (cha, mẹ, anh, chị, em). Nếu trong gia đình bạn có người mắc ung thư đại trực tràng, nguy cơ mắc bệnh của bạn cũng sẽ cao hơn.
- Người đã từng có polyp đại tràng, đặc biệt là polyp lớn, nhiều polyp hoặc loại polyp có nguy cơ cao. Về lâu dài, các polyp này có thể phát triển thành ung thư.
- Người mắc các bệnh lý viêm đại tràng mãn tính, như viêm loét đại tràng hoặc bệnh Crohn. Các bệnh lý này làm tăng nguy cơ viêm nhiễm và có thể dẫn đến sự phát triển của ung thư đại trực tràng nếu không được kiểm soát tốt.
- Người có hội chứng di truyền liên quan đến ung thư, như FAP (hội chứng đa polyp tính chất gia đình) hoặc hội chứng Lynch (Hội chứng ung thư đại trực tràng di truyền không đa polyp). Các hội chứng này làm tăng nguy cơ mắc ung thư đại trực tràng ở người trẻ.
3. Đối tượng xuất hiện dấu hiệu ung thư đại trực tràng – cần đi khám ngay
Ngoài hai nhóm đối tượng trên, những người xuất hiện dấu hiệu bất thường kéo dài như: Rối loạn tiêu hóa kéo dài (tiêu chảy, táo bón, phân thay đổi bất thường); Máu trong phân hoặc phân có màu đen.; Sụt cân bất thường, mệt mỏi kéo dài không rõ nguyên nhân; Đau bụng, đầy hơi dai dẳng, khó chịu,… nên đến bệnh viện để được kiểm tra.
Ngay cả khi nguyên nhân không phải ung thư, các triệu chứng này vẫn cần được kiểm tra để loại trừ nguy cơ bệnh lý tiềm ẩn.
Các phương pháp tầm soát ung thư đại trực tràng hiện nay
Hiện nay, có nhiều phương pháp tầm soát ung thư đại trực tràng, mỗi phương pháp có những ưu điểm và hạn chế riêng. Việc lựa chọn phương pháp nào sẽ tùy thuộc vào nhu cầu, điều kiện, độ tuổi, tiền sử bệnh và chỉ định của bác sĩ. Dưới đây là một số phương pháp tầm soát phổ biến nhất hiện nay:
1. Nội soi đại tràng
Nội soi đại tràng là phương pháp tầm soát ung thư đại trực tràng được coi là tiêu chuẩn vàng vì có thể trực tiếp phát hiện và loại bỏ các tổn thương tiền ung thư và ung thư.
Quy trình: Bác sĩ sẽ sử dụng một ống nội soi dài, mỏng có gắn camera để quan sát trực tiếp toàn bộ lòng đại tràng. Nếu phát hiện bất kỳ bất thường nào, bác sĩ có thể thực hiện lấy mẫu sinh thiết (để xét nghiệm) hoặc cắt bỏ polyp ngay trong quá trình nội soi (đối với nội soi gây mê).
Lịch trình tầm soát: Đối với người có kết quả bình thường, nội soi đại tràng có thể được thực hiện định kỳ mỗi 5–10 năm.
Chuẩn bị: Trước khi thực hiện nội soi đại tràng, người bệnh cần chuẩn bị ruột kỹ lưỡng bằng cách nhịn ăn và uống thuốc làm sạch ruột. Đôi khi, bệnh nhân có thể cần gây mê nhẹ để giảm cảm giác khó chịu trong quá trình nội soi.
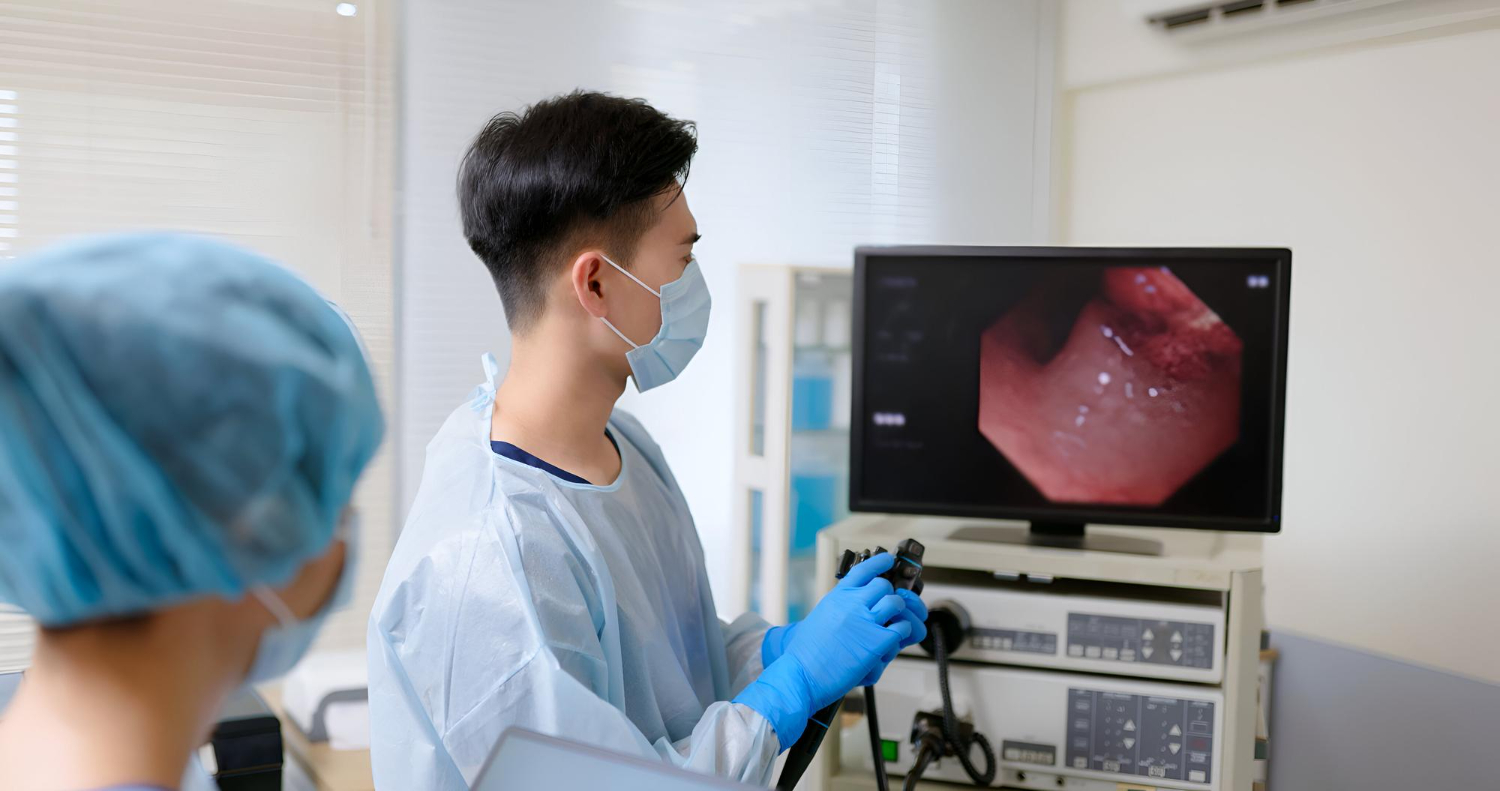
Ưu điểm:
- Phương pháp này có độ chính xác cao, giúp phát hiện và can thiệp ngay vào các tổn thương tiền ung thư hoặc ung thư giai đoạn sớm.
- Có thể can thiệp ngay trong quá trình nội soi, giúp loại bỏ polyp và các tổn thương tiền ung thư ngay lập tức.
Nhược điểm:
- Khó chịu: Quá trình nội soi có thể gây cảm giác không thoải mái, dù có thể giảm bớt bằng gây mê nhẹ.
- Chi phí cao hơn so với các phương pháp tầm soát khác.
- Yêu cầu chuẩn bị kỹ lưỡng trước khi thực hiện, đôi khi mất nhiều thời gian và công sức.
- Có thể bỏ sót tổn thương nếu đường ruột không được làm sạch hoàn toàn trước khi nội soi, hoặc nội soi không kĩ
- Mặc dù hiếm gặp nhưng nội soi đại trực tràng có thể gặp một số biến chứng nguy hiểm như chảy máu, thủng ruột, biến chứng gây mê.
Các phương pháp tầm soát ung thư đại trực tràng khác, như xét nghiệm máu ẩn trong phân hay CT đại tràng, cũng có những ưu điểm và hạn chế riêng. Tuy nhiên, nội soi đại tràng vẫn là phương pháp được nhiều chuyên gia y tế khuyến cáo vì tính chính xác cao và có thể can thiệp trong quá trình thực hiện nếu phát hiện bất thường.
2. Xét nghiệm phân tìm máu ẩn (FOBT, FIT)
Xét nghiệm phân tìm máu ẩn là phương pháp tầm soát ung thư đại trực tràng đơn giản, dễ thực hiện và hiệu quả. Các xét nghiệm này giúp phát hiện máu ẩn trong phân, một dấu hiệu có thể chỉ ra sự hiện diện của ung thư đại trực tràng, polyp hoặc các tổn thương khác trong ruột.
Có hai loại xét nghiệm phân phổ biến hiện nay là FOBT và FIT.
FOBT (Fecal Occult Blood Test) – Xét nghiệm máu ẩn trong phân
Quy trình: Xét nghiệm FOBT giúp phát hiện máu ẩn trong phân, có thể là dấu hiệu của chảy máu trong ruột. Đây có thể là dấu hiệu của các vấn đề như polyp hoặc ung thư đại trực tràng.
Lợi ích: Xét nghiệm giúp phát hiện chảy máu bất thường trong ruột, từ đó bác sĩ có thể yêu cầu các xét nghiệm chuyên sâu hoặc phương pháp tầm soát khác để xác định nguyên nhân.
FIT (Fecal Immunochemical Test) – Xét nghiệm miễn dịch tìm máu trong phân
Quy trình: FIT sử dụng phương pháp miễn dịch để phát hiện máu trong phân, giúp tăng độ nhạy và đặc hiệu so với FOBT.
Lợi ích: FIT có khả năng phát hiện máu ẩn trong phân chính xác hơn, đặc biệt hữu ích trong việc phát hiện ung thư đại trực tràng sớm.
Ưu điểm:
- Đơn giản, tiện lợi: Có thể thực hiện tại nhà và chỉ cần gửi mẫu phân đến phòng xét nghiệm.
- Chi phí thấp: Xét nghiệm này ít tốn kém so với các phương pháp khác như nội soi đại tràng.
- Không xâm lấn: Phương pháp này không gây đau đớn hay khó chịu cho người bệnh.
Nhược điểm:
- Chỉ phát hiện gián tiếp: Nếu kết quả xét nghiệm dương tính, cần thực hiện nội soi đại tràng để xác định nguyên nhân chính xác.
- Không thể xác định nguồn gốc máu: Máu trong phân có thể đến từ nhiều nguyên nhân khác nhau, không chỉ ung thư.
3. Chẩn đoán hình ảnh (CT Colonography – Nội soi ảo)
Chẩn đoán hình ảnh đại tràng bằng CT, còn gọi là nội soi đại tràng ảo, là phương pháp sử dụng tia X để tạo ra hình ảnh 2D, 3D của đại tràng. Đây là lựa chọn không xâm lấn để kiểm tra tình trạng đại tràng.
Quy trình thực hiện:
- Sử dụng tia X: Phương pháp này sử dụng tia X để chụp hình ảnh đại tràng từ nhiều góc độ khác nhau và sau đó kết hợp lại để tạo ra hình ảnh, giúp bác sĩ quan sát rõ ràng toàn bộ đại tràng.
- Chuẩn bị trước khi thực hiện: Người bệnh vẫn cần phải làm sạch ruột trước khi thực hiện xét nghiệm, tương tự như khi chuẩn bị cho nội soi đại tràng.
- Không cần gây mê: Phương pháp này không gây đau đớn và không cần gây mê, giúp người bệnh cảm thấy thoải mái hơn so với nội soi thật.
Ưu điểm:
- Nhanh chóng và ít xâm lấn: Quá trình thực hiện nhanh, ít đau đớn và không cần gây mê, ít gây khó chịu cho người bệnh.
- Giảm nguy cơ biến chứng: Loại trừ nguy cơ thủng đại tràng và các sự cố y tế khác.
- Tạo hình ảnh rõ nét: Phương pháp này có thể phát hiện các tổn thương lớn trong đại tràng và các bất thường như polyp hoặc khối u.
Nhược điểm:
- Không thể can thiệp trực tiếp: Nếu phát hiện các bất thường trong quá trình chụp CT, người bệnh vẫn cần thực hiện nội soi đại tràng thật để lấy mẫu sinh thiết hoặc can thiệp điều trị nếu cần.
- Có thể bỏ sót tổn thương nhỏ: Phương pháp này không thể đưa ra các thông tin chi tiết như nội soi thực, do đó các tổn thương nhỏ hoặc polyp có thể bị bỏ sót.
4. Xét nghiệm ctDNA (circulating tumor DNA)
Xét nghiệm ctDNA (circulating tumor DNA) là phương pháp tầm soát ung thư tiên tiến, sử dụng để phát hiện DNA của tế bào ung thư lưu hành trong máu. Đây là một kỹ thuật mới và đang phát triển mạnh trong việc phát hiện ung thư từ rất sớm, đặc biệt là cho những đối tượng có nguy cơ cao.
Quy trình thực hiện:
- Lấy mẫu máu: Xét nghiệm này không yêu cầu sinh thiết hay can thiệp xâm lấn. Bác sĩ sẽ lấy mẫu máu từ người bệnh, sau đó phân tích sự hiện diện của DNA tế bào ung thư lưu hành trong máu.
- Phát hiện dấu hiệu ung thư: Khi khối u ung thư phát triển, chúng sẽ thải ra các vật chất di truyền vào máu. Nhờ cơ chế này, xét nghiệm ctDNA có thể phát hiện tín hiệu ung thư từ rất sớm, trước khi xuất hiện triệu chứng rõ ràng hoặc trước khi tổn thương xuất hiện trên các hình ảnh chẩn đoán như CT hay nội soi.
Ưu điểm:
- Không xâm lấn: Xét nghiệm chỉ cần lấy mẫu máu, không cần phải thực hiện các phương pháp tầm soát xâm lấn như nội soi hay sinh thiết, giúp người bệnh cảm thấy thoải mái hơn.
- Độ nhạy cao: Các xét nghiệm ứng dụng công nghệ ctDNA thường độ nhạy và độ chính xác dự báo vị trí ung thư tương đối cao, giảm nguy cơ bỏ sót ung thư.
Nhược điểm:
Chưa phổ biến rộng rãi: Mặc dù xét nghiệm ctDNA có tiềm năng lớn trong việc phát hiện ung thư sớm, nhưng hiện nay các xét nghiệm này vẫn chưa được sử dụng rộng rãi.
Tuy nhiên, gần đây, một số xét nghiệm ứng dụng ctDNA đã được Mạng lưới Hỗ trợ Điều trị Ung thư Quốc gia (National Comprehensive Cancer Network – NCCN) đưa vào khuyến cáo trong hướng dẫn tầm soát ung thư đại trực tràng, tạo tiền đề giúp các xét nghiệm tầm soát sớm ngày càng được áp dụng phổ biến hơn trong cộng đồng.
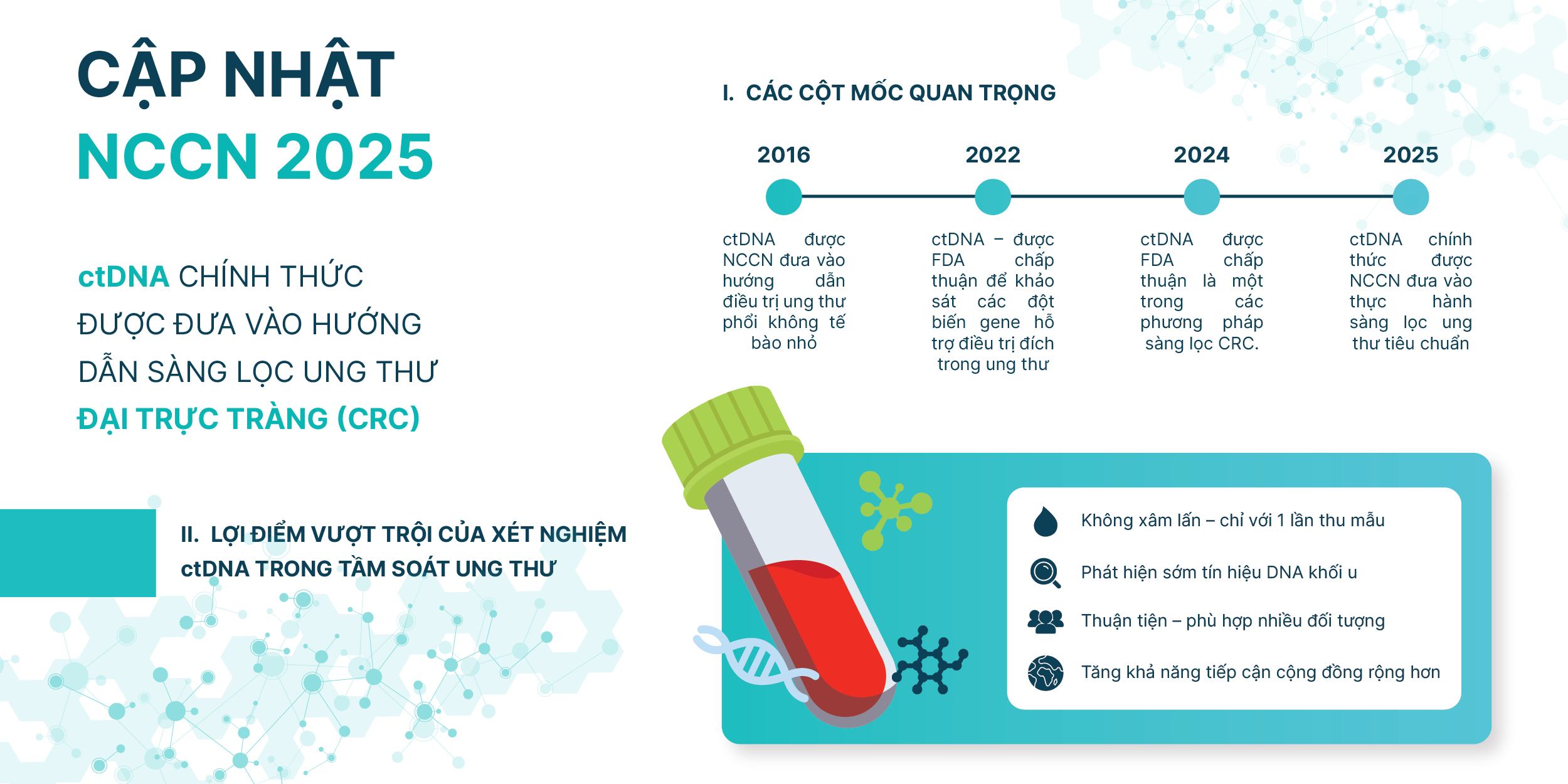
Một trong những giải pháp tầm soát ung thư sớm ứng dụng công nghệ ctDNA là SPOT-MAS. Nhờ vào việc sử dụng công nghệ ctDNA, SPOT-MAS có thể phát hiện DNA của tế bào ung thư trong máu ngay cả khi khối u còn rất nhỏ, giúp phát hiện ung thư từ giai đoạn rất sớm.
Giải pháp SPOT-MAS bao gồm 4 sản phẩm tầm soát sớm ung thư:
- SPOT-MAS: Tầm soát sớm 5 loại ung thư phổ biến nhất.
- SPOT-MAS 10: Mở rộng phạm vi tầm soát với 10 loại ung thư phổ biến.
- SPOT-MAS Lung: Tầm soát sớm ung thư phổi.
- SPOT-MAS CRC: Tầm soát sớm ung thư đại trực tràng (CRC).
Hiện tại, các xét nghiệm SPOT-MAS đang được triển khai tại một số bệnh viện và cơ sở y tế lớn tại các thành phố như TP.HCM, Hà Nội, Đà Nẵng, Cần Thơ… mang lại cơ hội tầm soát ung thư sớm cho nhiều người, đặc biệt là những người có nguy cơ cao.
Câu hỏi thường gặp (FAQ)
Câu hỏi 1: Tầm soát ung thư đại trực tràng có đau không?
Trả lời:
Tầm soát ung thư đại trực tràng, đặc biệt là qua phương pháp nội soi đại tràng, có thể gây một số cảm giác khó chịu, nhưng không gây đau đớn nghiêm trọng. Trước khi thực hiện, bệnh nhân thường được sử dụng thuốc an thần hoặc gây mê nhẹ để giảm cảm giác khó chịu.
Một số người có thể cảm thấy đầy bụng, hơi thở ngắn hoặc cảm giác cần đi vệ sinh ngay sau khi nội soi, nhưng các triệu chứng này thường hết sau vài giờ. Các phương pháp khác như xét nghiệm phân tìm máu ẩn (FOBT, FIT), chẩn đoán hình ảnh bằng CT hay xét nghiệm ctDNA hoàn toàn không xâm lấn và không gây đau đớn.
Câu hỏi 2: Bao lâu nên tầm soát lại?
Trả lời:
Lịch tầm soát ung thư đại trực tràng sẽ tùy thuộc vào kết quả xét nghiệm và tiền sử sức khỏe của mỗi người. Với người trưởng thành từ 45 tuổi trở lên, nếu không có triệu chứng hoặc yếu tố nguy cơ cao, có thể thực hiện tầm soát định kỳ 5–10 năm.
Tuy nhiên, nếu phát hiện polyp hoặc tổn thương bất thường trong quá trình tầm soát, bác sĩ có thể đề nghị kiểm tra lại sớm hơn. Ngoài ra, đối với những người có yếu tố nguy cơ cao khác (như tiền sử gia đình có ung thư đại trực tràng), việc tầm soát có thể cần bắt đầu sớm hơn.
Câu hỏi 3: Bảo hiểm có chi trả chi phí tầm soát không?
Trả lời:
Tùy theo loại bảo hiểm và chính sách của từng công ty bảo hiểm, nhiều bảo hiểm y tế hiện nay có bao gồm chi phí tầm soát ung thư. Tuy nhiên, không phải tất cả các phương pháp tầm soát đều được chi trả hoàn toàn. Để biết chính xác các lợi ích trong bảo hiểm, hãy liên hệ với công ty bảo hiểm để được tư vấn.
Kết luận
Dấu hiệu ung thư đại trực tràng thường không rõ ràng ở giai đoạn đầu, vì vậy việc tầm soát ung thư định kỳ là rất quan trọng để phát hiện sớm và nâng cao cơ hội điều trị hiệu quả. Nếu nhận thấy bất kỳ dấu hiệu bất thường nào như đau bụng, thay đổi thói quen đại tiện, hoặc máu trong phân, hãy chủ động thăm khám để được tư vấn và kiểm tra kịp thời.
Lưu ý: Bài viết chỉ mang tính tham khảo, cung cấp thông tin y tế từ các nguồn uy tín. Người đọc không nên tự ý chẩn đoán. Nếu có dấu hiệu nghi ngờ, hãy đến cơ sở y tế uy tín để được thăm khám và tư vấn.
Thông tin tham khảo:
https://acsjournals.onlinelibrary.wiley.com/doi/10.3322/caac.21660
https://www.mdpi.com/1660-4601/18/1/12
https://seer.cancer.gov/statfacts/html/colorect.html