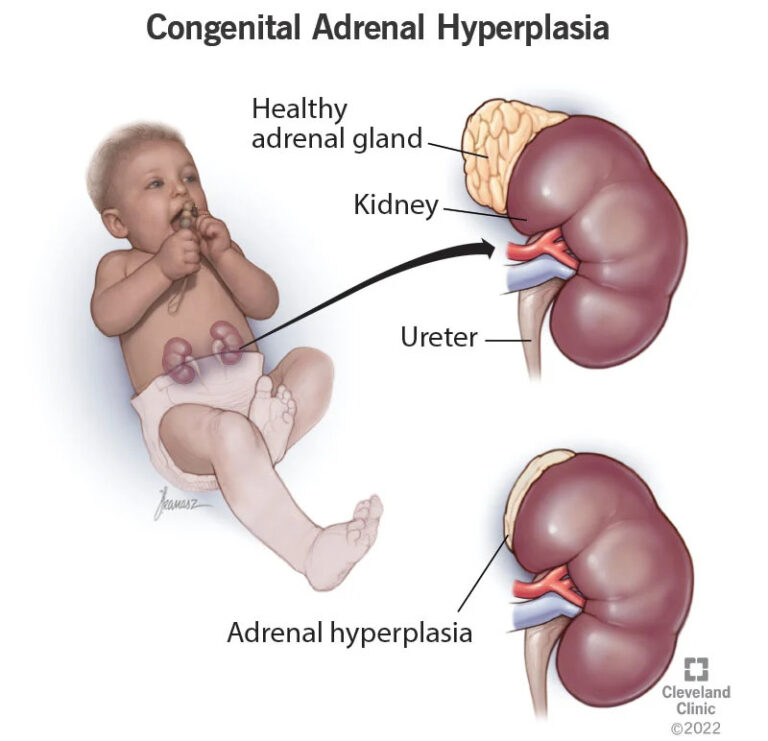
Hai dạng phổ biến nhất của tăng sản thượng thận bẩm sinh là thiếu 21-hydroxylase và thiếu 11 beta-hydroxylase. Trong bài viết này chúng ta đề cập đến dạng thiếu 21-hydroxylase chiếm tỉ lệ hơn 90% trong tất cả các trường hợp bệnh.
Nguyên nhân và các dạng của bệnh tăng sản thượng thận bẩm sinh
Nguyên nhân của tăng sản thượng thận bẩm sinh là một rối loạn di truyền liên quan chủ yếu đến đột biến trên CYP21A2. Bệnh di truyền theo quy luật di truyền gen lặn trên nhiễm sắc thể thường.
Tăng sản thượng thận bẩm sinh thường gây ra do sự thiếu hụt enzyme 21-hydroxylase, và đây là lý do chiếm hơn 90% trường hợp. Thiếu hụt enzyme 21-hydroxylase được chia làm hai dạng:
Thể cổ điển được phân thành hai thể bệnh. Thể mất muối và thể nam hóa đơn thuần.
– Thể mất muối: Là thể bệnh nặng nhất và chiếm khoảng 70% số trường hợp bệnh tăng sản thượng thận bẩm sinh. Trong thể bệnh này, enzyme 21-hydroxylase hoạt động không đủ, dẫn đến nồng độ cortisol và aldosterone rất thấp. Do thiếu aldosterone, người bệnh mất natri máu, tăng kali máu và kích hoạt hoạt động của renin huyết tương.
– Thể nam hóa đơn thuần: Do tổng hợp cortisol bị suy giảm, dẫn đến tăng hoạt động androgen. Tuy nhiên, enzyme còn đủ hoạt động để duy trì mức aldosterone bình thường (hoặc chỉ giảm nhẹ).
Thể không cổ điển
Phổ biến hơn so với thể cổ điển. Tỷ lệ bệnh dao động từ 1/1000 đến 1/2000 trẻ sơ sinh ở nhóm người da trắng, và cao hơn ở các nhóm dân tộc khác. Dạng này gây ra các triệu chứng ít nghiêm trọng hơn, với hoạt độ enzyme 21-hydroxylase giữa 20% và 50%. Mức aldosterone và cortisol thường bình thường, nhưng có sự tăng nhẹ của hormone androgen, gây ra các triệu chứng nam tính hóa nhẹ ở trẻ em hoặc người trưởng thành.
Ngoài ra, còn có các dạng thể sản thượng thận bẩm sinh hiếm gặp khác, bao gồm:
Thiếu 11-beta hydroxylase: Bệnh nhân thường bị tăng huyết áp do giữ nước và muối, với cơ quan sinh dục không rõ ràng ở phụ nữ, và ít khi gặp biến chứng suy thượng thận cấp.
Thiếu 17a-hydroxylase: Nam giới có cơ quan sinh dục ngoài không phát triển đầy đủ và nữ giới thường gặp rối loạn kinh nguyệt.
Thiếu 3-beta-hydroxysteroid dehydrogenase: Gây ra sự không rõ ràng của cơ quan sinh dục ngoài ở cả nam và nữ, với triệu chứng mất muối có thể xảy ra ở cả hai giới.
Tăng sản tuyến thượng thận dạng lipoid bẩm sinh: Có thể gây tử vong sớm do biến chứng suy thượng thận cấp và gây ra vô sinh ở cả hai giới nếu trẻ sống sót qua giai đoạn sơ sinh.
Thiếu P450 oxidoreductase: Có thể biểu hiện các triệu chứng tương tự như thiếu hụt enzyme 21-hydroxylase hoặc thiếu enzyme 17-hydroxylase hoặc cả hai. Một số trường hợp liên quan đến rối loạn xương được gọi là hội chứng Antley-Bixler.
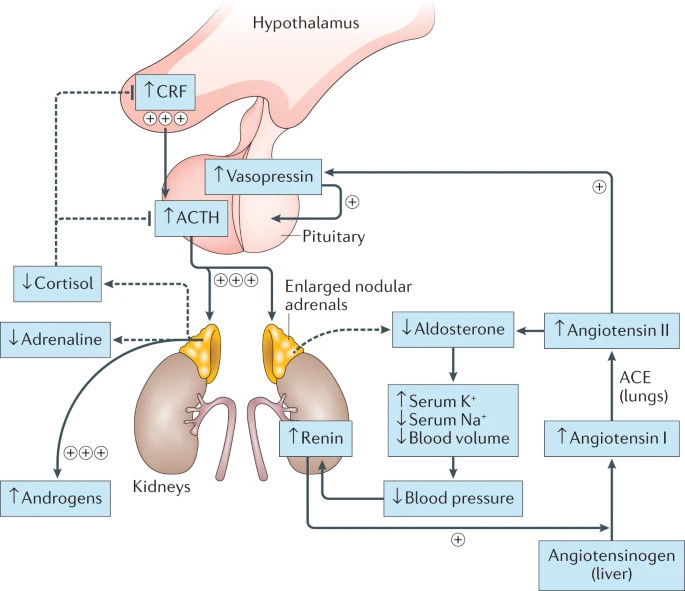
Thay đổi nội tiết tố trong dạng cổ điển (Nguồn: nature)
Triệu chứng và dấu hiệu của bệnh tăng sản thượng thận bẩm sinh
Triệu chứng của bệnh tăng sản thượng thận bẩm sinh đa dạng và thay đổi tùy theo dạng của bệnh. Sự mất muối là một điểm chung quan trọng, dẫn đến giảm natri máu (trường hợp nặng), tăng kali máu, hạ huyết áp, và nam hóa (biểu hiện nam hóa ở phụ nữ). Nếu không được chẩn đoán và điều trị kịp thời, có thể tiến triển đến suy thượng thận, đe dọa tính mạng với các triệu chứng như nôn mửa, tiêu chảy, hạ đường huyết, hạ huyết áp và nguy cơ sốc.
Dựa vào dạng thiếu hụt 21-hydroxylase cụ thể, trẻ sơ sinh có thể biểu hiện các đặc điểm khác nhau. Trong trường hợp trẻ sơ sinh nữ, đặc điểm bộ phận sinh dục ngoài không rõ ràng, âm vật lớn và xuất hiện của xoang niệu dục thay vì niệu đạo tách biệt âm đạo. Trẻ sơ sinh thường có sự phát triển bình thường của bộ phận sinh dục và triệu chứng mất muối có thể không được phát hiện ngay. Trong một số trường hợp, trẻ trai chỉ được chẩn đoán thông qua sàng lọc sơ sinh. Nếu không phát hiện sớm ngay khi sàng lọc ban đầu trẻ có thể không được chẩn đoán trong nhiều năm do hiện tượng nam hóa đơn giản. Trẻ chỉ được phát hiện khi xuất hiện các dấu hiệu dư thừa androgen với các biểu hiện như: Sự xuất hiện sớm của lông mu và tăng trưởng nhanh ở cả hai giới, âm vật lớn ở trẻ nữ và dương vật to hơn bình thường cùng với giọng nói trầm ở trẻ trai.
Những trẻ mắc bệnh tăng sản thượng thận bẩm sinh có dạng không điển hình thường không biểu hiện triệu chứng ngay sau khi sinh, và chúng thường xuất hiện vào giai đoạn trẻ thơ hoặc thanh thiếu niên. Trong trường hợp trẻ nữ, triệu chứng có thể bao gồm sự phát triển lông mu, phát triển xương, rậm lông, thiểu kinh hoặc mụn trứng cá, tương tự với triệu chứng của hội chứng buồng trứng đa nang. Trẻ nam bị ảnh hưởng có thể có sự phát triển lông mu, tăng trưởng nhanh và chậm trễ trong việc xuất hiện dấu hiệu của tuổi dậy thì.
Ở trẻ nữ mắc bệnh, đặc biệt là những người có triệu chứng mất muối, chức năng sinh sản có thể bị suy giảm khi họ đến tuổi trưởng thành. Các triệu chứng bao gồm phì đại môi lớn, chu kỳ không phóng noãn hoặc vô kinh. Một số nam giới có biểu hiện mất muối có chức năng sinh sản tương tự như người bình thường, trong khi một số khác có thể phát triển các khối u thượng thận tinh hoàn, rối loạn chức năng tế bào Leydig, giảm tiết testosterone và thiểu năng tinh trùng. Đa phần nam giới mắc bệnh không biểu hiện mất muối, ngay cả khi không được điều trị, vẫn có khả năng sinh sản, tuy nhiên, trong một số trường hợp, sự hình thành tinh trùng có thể bị suy giảm.
Trẻ mắc bệnh tăng sản thượng thận bẩm sinh bị ảnh hưởng nặng nề (Nguồn: my.clevelandclinic)
Phương pháp chẩn đoán bệnh tăng sản thượng thận bẩm sinh
Phương pháp chẩn đoán bệnh tăng sản thượng thận bẩm sinh bao gồm sử dụng các xét nghiệm máu và xét nghiệm gen. Dưới đây là một cái nhìn tổng quan về các phương pháp này:
Sàng lọc sơ sinh với xét nghiệm babySure: Trong vòng 48 đến 72 giờ sau khi sinh, trẻ sẽ được lấy máu gót chân bằng giấy thấm chuyên dụng để thực hiện sàng lọc sơ sinh.
Mục tiêu của sàng lọc này là phát hiện sớm 05 bệnh lý rối loạn chuyển hóa bẩm sinh của trẻ như thiếu men G6PD, rối loạn chuyển hóa galactose, Phenylketon niệu, suy giáp bẩm sinh, tăng sản thượng thận bẩm sinh, từ đó có hướng điều trị hiệu quả và can thiệp kịp thời.
Nếu kết quả sàng lọc cho thấy nguy cơ cao với bệnh tăng sản thượng thận bẩm sinh, trẻ cần được làm xét nghiệm chẩn đoán và các xét nghiệm này sẽ được Gene Solutions hỗ trợ miễn phí.
Xét nghiệm máu: Đây xét nghiệm quan trọng để chẩn đoán. Đặc biệt, xét nghiệm máu đo nồng độ 17-hydroxyprogesterone trong huyết thanh. Nếu nồng độ này cao, có thể chẩn đoán được thiếu hụt 21-hydroxylase. Chẩn đoán chính xác thường bao gồm việc xác định nồng độ cortisol thấp và nồng độ DHEA cao, androstenedione và testosterone trong máu.
Test kích thích ACTH (hoặc cosyntropin): Để làm rõ chẩn đoán, thường cần tiến hành kiểm tra kích thích ACTH hoặc cosyntropin. Nếu kết quả của xét nghiệm trước và sau sau 60 phút cho ACTH cho thấy sự tăng đột ngột của các hormone liên quan đến bệnh, điều này có thể là một bằng chứng thêm để xác định bệnh tăng sản thượng thận bẩm sinh.
Xét nghiệm gen: Kiểu gen có thể được xác định để làm rõ chẩn đoán, đặc biệt khi kết quả các xét nghiệm hóa sinh trước đó không đủ chẩn đoán xác định. Kiểu gen CYP21A2 thường được phân tích để xác định tình trạng di truyền liên quan đến bệnh tăng sản thượng thận, nên chỉ định đồng thời xét nghiệm giải trình tự gen xác định các đột biến điểm và MLPA để xác định các đột biến mất đoạn trên gen CYP21A2.
Trẻ em có triệu chứng mất muối thường sẽ biểu hiện giảm nồng độ natri trong máu, tăng nồng độ kali máu, giảm nồng độ deoxycorticosterone, corticosterone, và aldosterone, cùng với mức renin cao.
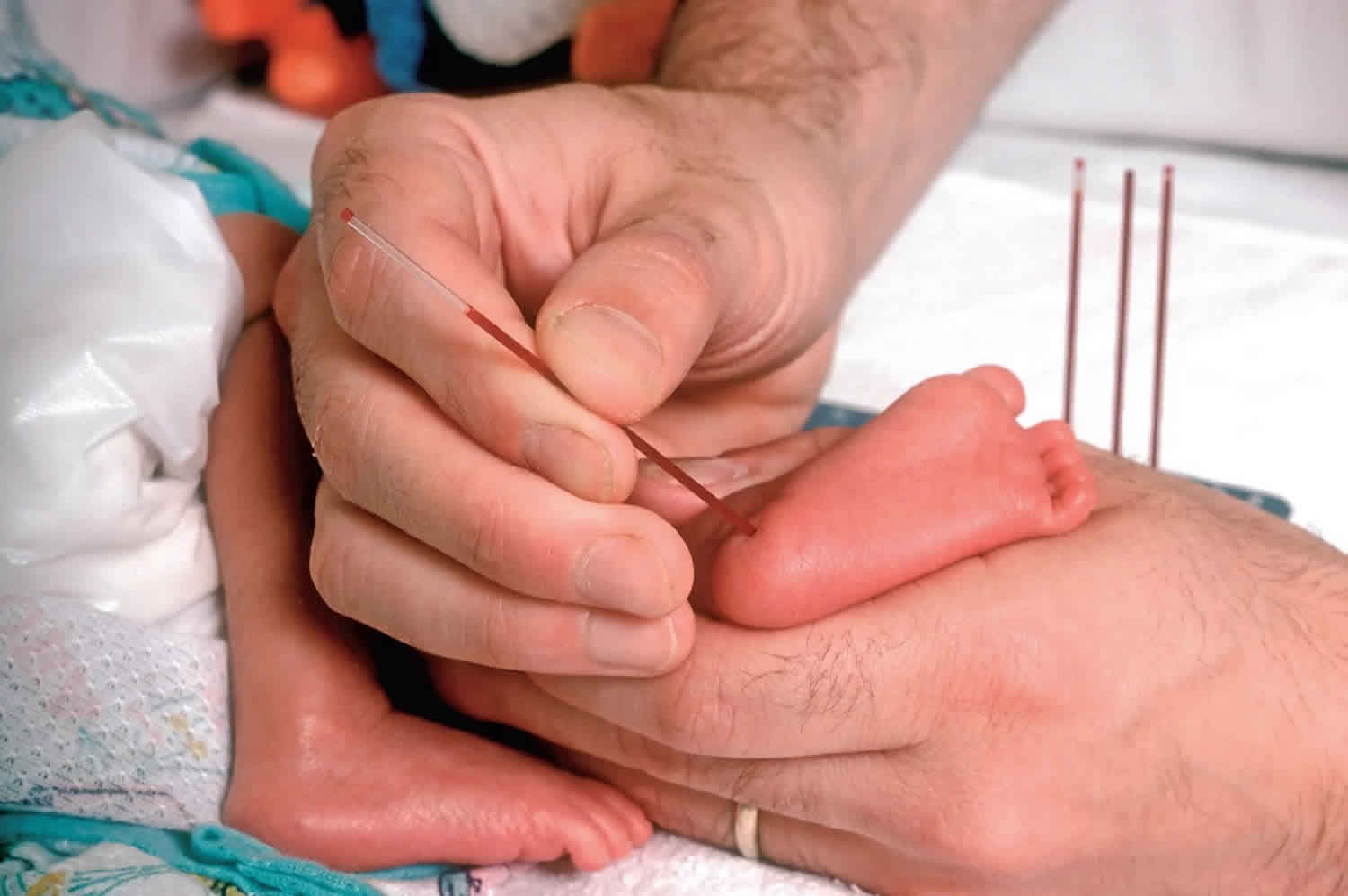
Trẻ được lấy máu gót chân ngay sau sinh để sàng lọc bệnh tăng sản thượng thận bẩm sinh (Nguồn: Healthjade)
Điều trị bệnh tăng sản thượng thận bẩm sinh
Corticosteroid thay thế: Điều trị chính cho bệnh tăng sản thượng thận bẩm sinh là sử dụng corticosteroid thay thế. Điều này giúp thay thế các steroid bị thiếu hụt trong cơ thể. Thường thì hydrocortisone được sử dụng, với liều khởi đầu cao (khoảng 100 mg/m2/ngày) thông qua tiêm truyền tĩnh mạch để ngăn ngừa suy thượng thận. Sau đó, liều dần giảm xuống và điều chỉnh để đảm bảo điều trị hiệu quả.
Mineralocorticoid thay thế (đối với dạng mất muối): Trong trường hợp dạng mất muối, thường cần thêm thuốc thay thế mineralocorticoid như fludrocortisone để cân bằng nội môi natri và kali. Điều này có thể kèm theo việc thay đổi chế độ ăn uống để tăng cường lượng muối trong khẩu phần.
Phẫu thuật tái tạo (đối với trẻ sơ sinh nữ): Trong một số trường hợp, trẻ sơ sinh nữ bị tác động nghiêm trọng bởi bệnh tăng sản thượng thận bẩm sinh có thể cần phẫu thuật tái tạo âm vật và thông âm đạo. Phẫu thuật cần được tiếp tục và điều chỉnh trong thời kỳ trưởng thành.
Điều trị trước khi sinh: Đối với trường hợp được chẩn đoán trước khi sinh, điều trị bao gồm việc sử dụng corticosteroid (thường là dexamethasone) cho người mẹ trong thời kỳ mang thai. Điều này giúp ức chế tuyến yên của thai nhi, giảm tiết ACTH, và từ đó ngăn chặn sự nam tính hóa ở thai nữ mắc bệnh. Điều trị này cần được bắt đầu sớm trong thai kỳ.
Sự theo dõi chặt chẽ của tình trạng bệnh nhân là rất quan trọng để đảm bảo rằng liều thuốc được điều chỉnh một cách phù hợp. Sự không tuân thủ điều trị có thể gây ra những vấn đề tăng sinh, bao gồm Hội chứng Cushing thứ phát sau điều trị. Điều này có thể dẫn đến béo phì, tăng trưởng không bình thường và trì hoãn trong việc trưởng thành của xương.
Một quy trình theo dõi thường bao gồm đo lượng 17-hydroxyprogesterone trong huyết thanh, androstenedione, và mức testosterone, cùng với đánh giá tốc độ tăng trưởng và sự trưởng thành của xương hàng năm.
Tư vấn di truyền cần được chỉ định khi có yếu tố nguy cơ gia đình (ví dụ, có người thân trong gia đình mắc bệnh tăng sản thượng thận).
Xét nghiệm gen CYP21A2 được chỉ định để xác định các đối tượng bị bệnh/mang gen, hạn chế nguy cơ tái mắc ở thế hệ sau.Trẻ mắc bệnh tăng sản thượng thận bẩm sinh di truyền lặn (trên NST thường) khi mang cả 2 bản sao của gen đột biến được thừa hưởng từ bố và mẹ. Trường hợp bố và mẹ hoàn toàn khỏe mạnh nhưng là người lành mang gen có 25% nguy cơ sinh con mắc bệnh. Khả năng di truyền cho con như sau:
– 25% khả năng sinh con mắc bệnh.
– 50% khả năng sinh con là người lành mang gen bệnh
– 25% khả năng sinh con bình thường không mang gen bệnh
Cách tầm soát bệnh tăng sản thượng thận bẩm sinh trước sinh
Hiện nay, các hiệp hội uy tín trên thế giới như Hiệp hội Sản phụ khoa Hoa Kỳ (ACOG) và Hiệp hội Di truyền Y khoa Hoa Kỳ (ACMG) đều khuyến cáo nên thực hiện sàng lọc người lành mang gen bệnh di truyền trước hôn nhân hoặc khi mang thai để có kế hoạch sinh con an toàn.
Tại Việt Nam, Gene Solutions tiên phong phát triển xét nghiệm Carrier Premium, giúp phát hiện 20 bệnh di truyền lặn phổ biến và nghiêm trọng nhất, bao gồm teo cơ tủy sống (SMA), Thalassemia, Pompe, tăng sản thượng thận bẩm sinh…
Xét nghiệm được ứng dụng các công nghệ hiện đại nhất trên thế giới, bao gồm công nghệ giải trình tự gen thế hệ mới NGS kết hợp GAP-PCR và kỹ thuật MLPA (Multiplex Ligation – Dependent Probe Amplification). Đây là giải pháp giúp phát hiện những người lành mang gen bệnh hiệu quả, từ đó xác định nguy cơ truyền bệnh cho con cái. Điều này giúp cha mẹ có kế hoạch phù hợp trong việc sinh con, chẳng hạn như lựa chọn các phương pháp hỗ trợ sinh sản để không sinh con mắc bệnh di truyền, tránh nỗi đau mất con hoặc gánh nặng tài chính sau này. Khi phát hiện sớm các yếu tố di truyền, bác sĩ có thể lên kế hoạch chăm sóc và theo dõi thai kỳ đặc biệt hơn, điều trị cho trẻ sau sinh kịp thời và hiệu quả, nâng cao chất lượng cuộc sống.